Sisältö
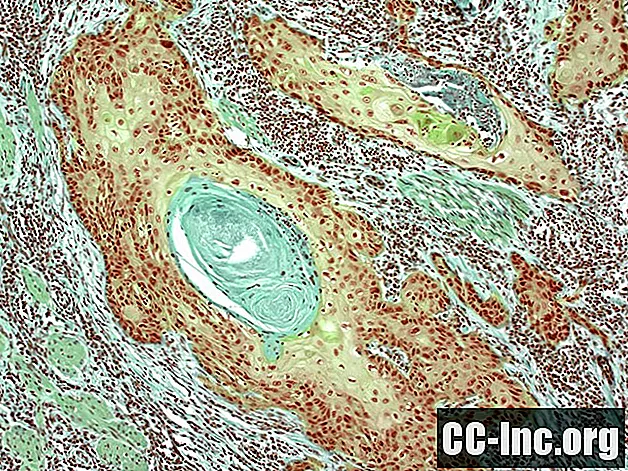
Squamous cell carcinoma (SCC) on toiseksi yleisin ihosyöpä. Sitä esiintyy useammin miehillä kuin naisilla suhteessa 2: 1. Plasmakarsinooman ilmaantuvuus kaukasialaisten keskuudessa Yhdysvalloissa on 0,1-15% vuodessa. Ilmaantuvuus kasvaa iän myötä, ja tämän ihosyövän huipputiheys on 66 vuotta. Ilmaantuvuus kasvaa myös pienentämällä leveysasteita, kuten Yhdysvaltojen eteläosa ja Australia.Mikä on okasolusyöpä?
Squamous-solukarsinooma syntyy ihon ulkokerroksessa, orvaskedessä, aiheuttaen mutaatioita soluissa, joita kutsutaan keratinosyyteiksi. UVB-säteily on tärkeää tämän ihosyövän indusoinnissa, joka vahingoittaa DNA: ta ja sen korjausjärjestelmää, aiheuttaen myös mutaatioita kasvainta tukahduttavissa geeneissä. Nämä mutatoituneet solut leviävät pinnallisesti ja aiheuttavat ihon ulkonäön muutoksen. Kun mutatoituneet solut tunkeutuvat dermisiin, etäpesäkkeiden riski kasvaa.
Riskitekijät
Joitakin yleisiä levyepiteelikarsinooman riskitekijöitä ovat:
- Krooninen auringonvalo pääasiassa UVB-säteilylle, mutta myös UVA-säteilylle
- Premalignantti tila, jota kutsutaan aktiiniseksi keratoosiksi tai aurinkokeratoosiksi
- Tukahdutettu immuunijärjestelmä
- HIV-tauti
- Ionisoiva säteily, jota aknessa käytettiin 1940-luvulla
- Vaalea iho
- Tupakan käyttö
Joitakin harvinaisia levyepiteelikarsinooman riskitekijöitä ovat:
- Altistuminen arseenille
- Altistuminen syklisille aromaattisille hiilivedyille tervassa, nokessa tai liuskeessa
- Arpeutunut tai aiemmin vaurioitunut iho, erityisesti säteilyvauriot
- Ihmisen papilloomavirustyyppien 6, 11, 16 ja 18 infektio
- Harvinainen geneettinen sairaus, nimeltään xeroderma pigmentosa
Squamous Cell Carcinooman ulkonäkö
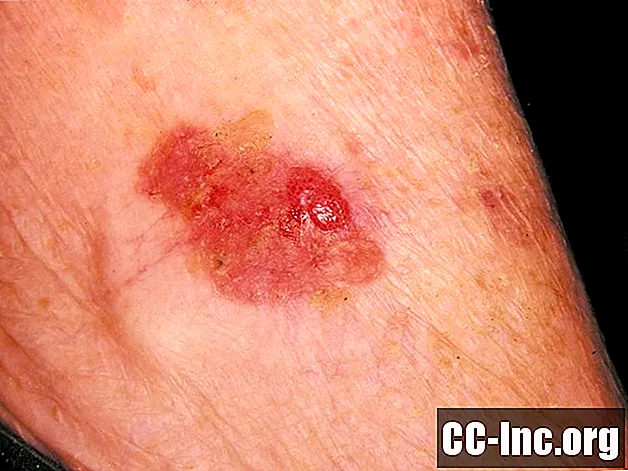
Lammasoluisen karsinooman aiheuttama ihon muutos näyttää useimmiten rupi. Punaisella, tulehtuneella pohjalla voi olla paksu, tarttuva asteikko. Normaalisti rupi paranee merkittävästi 2 viikon kuluessa. Lammasolusyöpä ei kuitenkaan parane ja voi ajoittain vuotaa verta. Kun se leviää dermisiin, tämä ihosyöpä voi näyttää kuin haava, jolla on kovat, kohotetut reunat. Yleisimpiä alueita on, että okasolusyöpä on auringolle altistuneilla alueilla, kuten käden takana, päänahassa, huulessa ja korvan yläosassa.
Tämä valokuva sisältää sisältöä, jonka jotkut ihmiset saattavat pitää graafisena tai häiritsevänä.
Diagnoosi
Ainoa tapa diagnosoida okasolusyöpä on biopsia epäilyttävän näköisiä vaurioita. Edullista biopsian tyyppiä kutsutaan ajelebiopsiaksi, jossa vaurio ajetaan pois joustavalla partakoneella. Vaurion laajuudesta riippuen toinen biopsiavaihtoehto on leesion leikkaaminen. Hyödyllistä tietoa, kuten onko täydellinen kasvain poistettu ja kasvaimen syvyys, voidaan saada vain biopsialla.
Hoito
Tämän ihosyövän hoitovaihtoehdot riippuvat koepalasta saaduista tiedoista.
Elektrodisikaatio ja curettage - Tähän menettelyyn kuuluu ihosyövän tuhoaminen elektrokautilaitteella ja sitten kaavinta alue curetilla. Monta kertaa sairas kudos voidaan erottaa normaalista kudoksesta raaputuksen aikana tuntemansa tekstuurin perusteella. Tämä prosessi toistetaan useita kertoja ihosyövän täydellisen poistamisen varmistamiseksi. Tämä menettely on hyödyllinen pienille kasvaimille, joiden halkaisija on 1 cm tai vähemmän kaulassa, rungossa, käsivarsissa tai jaloissa. Sillä on kuitenkin taipumus jättää arpi.
Yksinkertainen leikkaus - Tämä toimenpide sisältää ihosyövän kirurgisen leikkaamisen, mukaan lukien normaalin ihon marginaali. 2 cm: n tai pienemmissä kasvaimissa riittävä marginaali on 4 mm; kasvaimille> 2 cm paras marginaali on 6 mm. Tämän hoidon etuna on, että se on nopeaa ja edullista. Normaalin ja syöpäkudoksen välinen ero on kuitenkin arvioitava paljaalla silmällä.
Mohsin mikrografinen leikkaus - Tämän toimenpiteen suorittaa kokenut Mohsin kirurgi. Siihen sisältyy ihosyövän poisto ja kudoksen välitön tutkimus mikroskoopilla marginaalien määrittämiseksi. Jos jäljellä on ihosyöpä, se voidaan kartoittaa ja leikata välittömästi. Marginaalien leikkaus ja tutkimus voidaan joutua toistamaan useita kertoja. Tämän tekniikan etuna on, että se on yleensä lopullinen ja sen toistumisen on raportoitu olevan pienempi kuin muilla hoitovaihtoehdoilla. Haittana on käytetty aika ja kustannukset.
Sädehoito - Tämä toimenpide sisältää sädehoidon kurssin kasvainalueelle. Tällä hetkellä ei kuitenkaan ole riittävästi näyttöä siitä, että leikkauksen jälkeinen säteily parantaa levyepiteelikarsinooman uusiutumisnopeutta. Sillä voi olla myös pitkäaikaisia vaikutuksia arpimisesta, haavaumasta ja ihon ohenemisesta.
Kemoterapia - Käytettävä kemoterapia on 13-cis-retinoiinihappo ja interferoni-2A. Kemoterapiaa käytetään levyepiteelikarsinooman edenneissä vaiheissa.
Kylmähoito - Tähän menettelyyn kuuluu kudoksen tuhoaminen pakastamalla se nestetypellä. Tämä voi olla tehokasta pienille, hyvin määritellyille pinnallisille ihosyöville. Sitä käytetään myös tehokkaasti aktiinisen keratoosin, pahanlaatuisen tilan, hoitoon. Tämä menettely on halpa ja aikatehokas, mutta sitä voidaan käyttää vain harvoissa tapauksissa.
Ehkäisy
Vältä auringonvalolta tulevaa UVB-säteilyä - Vältä keskipäivän aurinkoa, käytä suojavaatteita ja käytä aurinkovoidetta, jonka SPF on vähintään 15. Tämä on erityisen tärkeää lapsille.
Vältä tupakkatuotteita - tämä sisältää sikareita, savukkeita, purutupakkaa ja nuuskaa. Koska nämä tuotteet lisäävät limakalvosyövän riskiä huulilla ja suussa, niiden käyttöä tulisi vähentää tai se tulisi lopettaa kokonaan.
Vältä polysyklisiä hiilivetyjä - Työpaikat, jotka vaativat kosketusta näiden yhdisteiden kanssa, ovat erittäin säänneltyjä. Käytä suojavarusteita aina työskennellessäsi näiden yhdisteiden kanssa.
Tarkista epäilyttävät vauriot - Jos sinulla on kysyttävää, tarkista se. Premalignanttisten vaurioiden hoito estää niiden muuttumisen mahdollisesti metastaattiseksi ihosyöväksi.