Sisältö
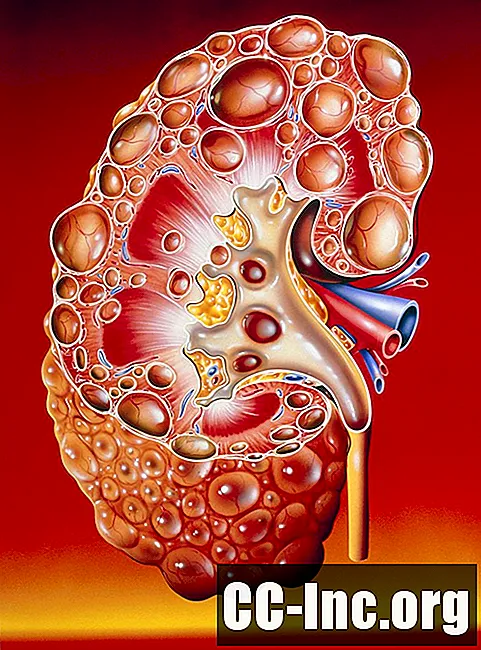
Polykystinen munuaissairaus tai PKD on spesifinen munuaissairauden geneettinen muoto. Kuten termi viittaa, "poly" -kystinen viittaa useiden kystien (suljettujen, tyhjien pussien, joskus nesteen kanssa täytettyjen) kystien esiintymiseen munuaisissa. Munuaiskystat eivät yleensä ole harvinaisia havaintoja, mutta munuaiskystien diagnoosi ei välttämättä ole PKD.PKD on itse asiassa vain yksi monista syistä, miksi henkilö voi kehittää kystat munuaisissa. Erityinen geneettinen perintö ja PKD: n kulku tekevät siitä hyvin spesifisen kokonaisuuden. Se ei ole hyvänlaatuinen sairaus, ja suuri osa potilaista näki munuaisensa heikentyvän, mikä vaatii dialyysin tai munuaisensiirron.
Muita kystatyyppejä
Muihin munuaiskystoihin (jotka eivät ole PKD: hen liittyviä kystat) kuuluvat:
- Yksinkertaiset hyvänlaatuiset kystat, jotka ovat yleensä hyvänlaatuinen tulos ikääntymisprosessista. Lähes 12 prosentilla 50-70-vuotiaista ja 22,1 prosentilla kaikista yli 70-vuotiaista on ainakin yksi kysta munuaisissa.
- Pahanlaatuinen (kun kystat voivat edustaa munuaisten syöpää, joita joskus kutsutaan monimutkaisiksi kysteiksi).
- Hankittu, kuten potilailla, joilla on krooninen munuaissairaus (CKD).
Siksi, kun kystat havaitaan munuaisessa, seuraava askel on erottaa onko kyseessä hyvänlaatuinen ikään liittyvä havainto, PKD vai jokin muu.
Genetiikka
PKD on suhteellisen yleinen geneettinen häiriö, joka vaikuttaa lähes yhdelle 500: sta ihmisestä, ja se on edelleen johtava munuaisten vajaatoiminnan syy. Tauti periytyy yleensä yhdeltä vanhemmista (90 prosenttia tapauksista), tai harvemmin kehittyy "de novo" (kutsutaan spontaaniksi mutaatioksi).
PKD: n genetiikan ymmärtäminen on välttämätöntä taudin oireiden ja kulun ymmärtämiseksi. Perintötapa vanhemmalta lapselle erottaa kahden PKD-tyypin.
Autosomaalisesti hallitseva PKD (AD-PKD) on yleisin perinnöllinen muoto ja 90 prosenttia PKD-tapauksista on tämän tyyppisiä. Oireet kehittyvät yleensä myöhemmin elämässä noin 30-40-vuotiaina, vaikka ne eivät esiinny lapsuudessa.
Epänormaalit geenit voivat olla ns. PKD1-, PKD2- tai PKD3-geenit. Millä näistä geeneistä on mutaatio ja minkä tyyppinen mutaatio se voi olla, on valtava vaikutus PKD: n odotettuun tulokseen. Esimerkiksi PKD1-geeni, joka sijaitsee kromosomissa 16, on yleisin mutaatiokohta, joka nähdään 85 prosentissa ADPKD-tapauksista. Geenivirheet (kuten muidenkin mutaatioiden tapauksessa) johtavat epiteelisolujen lisääntyneeseen kasvuun munuaisissa ja sen jälkeiseen kystan muodostumiseen.
Autosomaalinen resessiivinen PKD (AR-PKD) on paljon harvinaisempi ja voi alkaa varhaisessa vaiheessa, vaikka vauva kehittyy raskauden aikana. Yksi syy tämäntyyppiseen PKD: hen on harvinainen, koska sairastuneet potilaat eivät yleensä asu tarpeeksi kauan lisääntymään ja siirtämään mutaatio lapsilleen.
Jälleen yhteenvetona voidaan todeta, että 90 prosenttia PKD-tapauksista on peritty ja perinnöllisistä tyyppeistä 90 prosenttia on autosomaalisesti hallitsevia. Näin ollen PKD-potilailla on useimmiten autosomaalisesti hallitseva PKD (AD-PKD).
Vakavuus ja mutaation sijainti
Mutaatiokohta vaikuttaa taudin kulkuun. PKD2-mutaatiolla kystat kehittyvät paljon myöhemmin, ja munuaisten vajaatoiminta tapahtuu tyypillisesti vasta 70-luvun puolivälissä. Vertaa tätä PKD1-geenimutaatioihin, joissa potilailla voi kehittyä munuaisten vajaatoiminta 50-vuotiailla.
Potilaat, joilla on PKD2-mutaatioita, eivät usein edes ole tietoisia PKD: n suvusta. Tässä tapauksessa on aina täysin mahdollista, että mutaation kantanut esi-isä kuoli ennen kuin tauti oli tarpeeksi vakava aiheuttamaan oireita tai vaatimaan dialyysihoitoa.
Oireet
PKD: ssä voidaan nähdä erilaisia oireita. Yleisiä esimerkkejä ovat:
- Kylkikipu munuaisten laajentumisen vuoksi
- Virtsateiden infektiot
- Munuaiskivet (kystien hitaan virtsavirtauksen takia)
- Kystat voivat olla läsnä myös muissa elimissä, kuten maksassa ja haimassa
- Potilailla on taipumus olla korkea verenpaine, kun otetaan huomioon munuaisten rooli verenpaineen säätelyssä
Diagnoosi
Vaikka PKD: n mutaatiot ovat yleensä läsnä syntymän yhteydessä, munuaiskystat eivät ehkä ole ilmeisiä tuolloin. Nämä kystat kasvavat huomattavina nesteitä sisältävinä pusseina parin ensimmäisen vuosikymmenen aikana, jolloin ne voivat alkaa aiheuttaa oireita tai merkkejä, kun joku saavuttaa 30 vuoden iän. Munuaissairauden eteneminen epäonnistumiseen voi kuitenkin kestää vuosikymmeniä siitä lähtien.
Useimmilla ihmisillä, jotka tietävät PKD: n suvussa, on matala kynnys diagnosoida PKD, koska sekä potilaat että lääkärit ovat hyvin tietoisia taudin vahvasta perinnöllisestä luonteesta. Tapauksissa, joissa sukuhistoriaa ei ehkä tiedetä tai se on näennäisesti "normaali", diagnoosi on haastavampi ja vaatii nefrologin arviointia. Tässä tapauksessa sairastunut vanhempi olisi voinut kuolla, ennen kuin taudilla olisi koskaan ollut mahdollisuutta edetä loppuvaiheen munuaissairaukseen. Lopuksi, jos kyseessä on "spontaani mutaatio", PKD: tä ei ehkä ole läsnä kummassakaan vanhemmassa.
PKD: n alustava diagnoosi tehdään kuvantamistutkimuksilla, kuten ultraääni tai TT-skannaus. Kuitenkin pelkästään siksi, että jollakin on useita kystat munuaisissa, ei välttämättä tarkoita sitä, että hänellä on PKD. Se voi olla vain yksi liian monista yksinkertaisista kystoista tai muista mahdollisuuksista, kuten medullaarinen kystinen munuaissairaus (ei sama kuin PKD).
Kun diagnoosista on epäilyksiä, geneettinen testaus voi vahvistaa tai kumota diagnoosin. Geneettinen testaus on yleensä kallista, ja sitä käytetään enimmäkseen, kun diagnoosi on epäselvä.
Tautikurssi
Kuinka kauan PKD-potilailla kestää munuaisten vajaatoiminta? Tämä on ehkä numero yksi kysymys, joka PKD: llä äskettäin diagnosoiduilla ihmisillä on. Pahimmassa tapauksessa, jossa potilaat etenevät täydelliseen munuaisten vajaatoimintaan, joka vaatii dialyysihoitoa tai elinsiirtoa, munuaisten toiminta (GFR) voi heikentyä noin 5 prosenttiyksikköä vuodessa. Näin ollen joku, joka alkaa 50: n GFR: llä, voi päästä viiden GFR: ään noin yhdeksän vuoden aikana, jolloin dialyysi tai elinsiirto voidaan varmasti tarvita.
Huomaa, että kaikki PKD-potilaat eivät välttämättä vähene täydelliseen munuaisten vajaatoimintaan. Vielä on korostettava, että kaikki PKD-potilaat eivät välttämättä edene siihen pisteeseen, jossa he tarvitsevat dialyysihoitoa. Potilailla, joilla on PKD2-geenimutaatio, on tietysti paremmat mahdollisuudet välttää täydellistä munuaisten vajaatoimintaa. Siksi kokonaisuudessaan alle puolet PKD-tapauksista diagnosoidaan potilaan elinaikanaan, koska tauti voi olla kliinisesti hiljainen.
- Jaa
- Voltti
- Sähköposti