Sisältö
Keuhkojen adenokarsinooma on ei-pienisoluisen keuhkosyövän (NSCLC) muoto, yleisin keuhkosyöpä. NSCLC: t aiheuttavat 80% keuhkojen pahanlaatuisista kasvaimista, joista noin 50% on adenokarsinoomia.Tänään adenokarsinooma on yleisin keuhkosyövän muoto naisilla, aasialaisilla ja alle 45-vuotiailla, ja se voi jopa vaikuttaa tupakoimattomiin, eivät ole koskaan tupakoineet yhtä savuketta.Vaikka adenokarsinooman määrä on laskenut miehillä ja tasaantunut naisilla, lukumäärä nousee edelleen nuorten, tupakoimattomien naisten keskuudessa, ja tutkijat eivät ole täysin varmoja miksi. Yleisesti uskotaan, että genetiikka, käytetty savu ja altistuminen radonille kodissa ovat kaikki vaikuttavia tekijöitä. Valitettavasti mahdollisten syiden tutkimusta ei ole, mikä johtuu todennäköisesti osittain siitä, että keuhkosyöpää pidetään suurelta osin "tupakoitsijana".
Miksi keuhkosyöpä lisääntyy tupakoimattomilla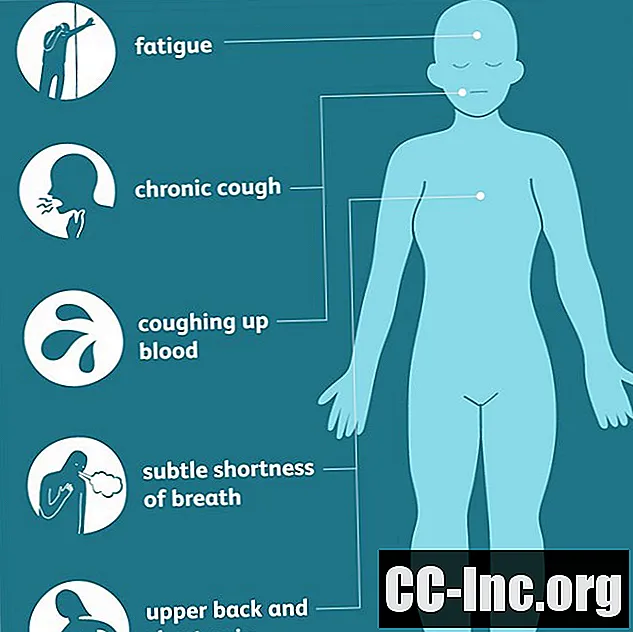
Keuhkojen adenokarsinooman oireet
Keuhkojen adenokarsinoomat alkavat yleensä kudoksissa lähellä keuhkojen ulompaa osaa ja voivat olla siellä pitkään ennen oireiden ilmaantumista. Kun ne vihdoin ilmestyvät, merkit ovat usein vähemmän ilmeisiä kuin muut keuhkosyövän muodot, ja ne ilmenevät kroonisena yskänä ja verisenä ysköksenä vasta taudin myöhemmissä, edistyneemmissä vaiheissa.
Tämän vuoksi jotkut yleisemmät varhaiset oireet (kuten väsymys, hienovarainen hengenahdistus tai yläselän ja rintakipu) voivat jäädä väliin tai johtua muista syistä. Tämän seurauksena diagnoosit viivästyvät usein, erityisesti nuorten ja tupakoimattomien keskuudessa, jotka eivät ehkä ole koskaan pitäneet syöpää mahdollisuutena tai uhkana.
Keuhkosyövän oireet tupakoimattomillaSyyt
Kuten kaikkien syöpien kohdalla, keuhkojen adenokarsinooman syy on edelleen suurelta osin tuntematon. Tutkimukset viittaavat vahvasti siihen, että geneettisillä, ympäristöllisillä ja elämäntapatekijöillä on merkitys taudin puhkeamiseen, riskiin ja vakavuuteen.
Genetiikka
Yhtenä kolmesta NSCLC-alatyypistä keuhkoadenokarsinooman uskotaan liittyvän tiettyihin geneettisiin mutaatioihin, jotka saattavat altistaa henkilön taudille.
Näihin kuuluu epidermaalisen kasvutekijän reseptorin (EGFR) geenin mutaatio, joka antaa keholle ohjeet rakenneproteiinien valmistamiseksi ja säätelee tapahtumisnopeutta. Tunnetaan ainakin 10 mutaatiota, jotka voivat vaikuttaa geeniin ja saada solut replikoitumaan epänormaalisti ja hallitsemattomina.
EGFR-mutaatiot liittyvät yleisemmin vähemmän aggressiivisiin matalan tai keskitason adenokarsinoomiin.
Muita keuhkojen adenokarsinoomaan liittyviä mutaatioita ovat ne, jotka vaikuttavat Kirsten-rotan sarkooman (KRAS) geeniin. EGFR: n tavoin KRAS säätelee myös solujen kasvua, kypsymistä ja kuolemaa; mutaatioita havaitaan 20-40% keuhkojen adenokarsinoomatapauksista.
Ihmisillä, joiden kasvaimissa on KRAS-mutaatioita, on yleensä huono ennuste. Vaikka syöpä reagoi hyvin alkuperäiseen kemoterapiaan, tauti palaa melkein poikkeuksetta.
Adenokarsinoomaan liittyvät mutaatiot välittyvät joskus vanhemmalta lapselle. Vuoden 2017 arvostelu lehdessä Onkologiset kirjeet viittaa siihen, että vanhemman tai sisaren saaminen keuhkosyöpään lisää taudin riskiäsi 50% verrattuna ihmisiin, joilla ei ole sukututkimusta.
Muita mutaatioita voi esiintyä spontaanisti; tutkijat ovat epävarmoja miksi.
Terveysongelmat ja elämäntapa
Genetiikalla on vain osa keuhkojen adenokarsinooman riskiä. Muut tekijät vaikuttavat merkittävästi, ei vähiten tupakointiin.
Pitkäkestoisen sairaanhoitajien terveystutkimuksen mukaan ihmiset, jotka ovat tupakoineet 30-40 vuotta, kehittävät yli kaksi kertaa todennäköisemmin keuhkojen adenokarsinoomaa kuin ne, jotka eivät koskaan tupakoineet. Riski kaksinkertaistuu, jos tupakoit yli 40 vuoden ajan.
Käytetty savualtistus lisää myös riskiäsi.
Muita tekijöitä, jotka asettavat sinut vaaraan keuhkojen adenokarsinoomasta, ovat:
- Ilman pilaantuminen, mukaan lukien noki- ja pakokaasut
- Radonaltistus kotona
- Työperäinen altistuminen syöpää aiheuttaville aineille, kuten asbestille tai arseenille
- Keuhkosairaus, mukaan lukien krooninen obstruktiivinen keuhkosairaus (COPD) ja vaikea tuberkuloosi (TB)
Nämä ja muut tupakoimattomiin liittyvät riskitekijät johtavat siihen, miksi 20% keuhkosyöpistä esiintyy ihmisillä, jotka eivät ole koskaan tupakoineet elämässään.
Ei-pienisoluisen keuhkosyövän syyt ja riskitekijätDiagnoosi
Keuhkosyöpä havaitaan usein ensin, kun röntgenkuvassa havaitaan poikkeavuuksia, yleensä huonosti määritellyn varjon muodossa. Vaikka ahdistava, löydös tarjoaa ainakin mahdollisuuden varhaiseen diagnosointiin.
Jopa 25 prosentissa keuhkosyöpätapauksista röntgenkuva ei havaitse mitään epäsäännöllisyyksiä ja palauttaa täysin "normaalin" diagnoosin.
Jos syöpää epäillään, voidaan käyttää muuta herkempää diagnostiikkaa, mukaan lukien:
- Tietokonetomografia (CT), rintakuva, joka voi havaita paljon pienempiä poikkeavuuksia kuin rintakehän röntgenkuva
- Magneettikuvaus (MRI), joka käyttää magneettikenttiä kuvien renderointiin
- Bronkoskopia, menettely, jossa joustava laajuus asetetaan kurkkuun visuaalisesti suurten hengitysteiden tutkimiseen keuhkoissa
- Positroniemissiotomografia (PET-skannaus), joka voi visualisoida metabolisen hyperaktiivisuuden alueita (kuten voi tapahtua syöpäsolujen kanssa)
Jos rintakehän röntgenkuvan jälkeen esiintyy viivästyneitä huolenaiheita, tällaiset lisätutkimukset tulisi tilata.
Yskösytologiaa, jossa arvioidaan yskän sylki- ja limanäyte, voidaan myös käyttää, mutta tätä pidetään vähemmän hyödyllisenä varhaisen syövän diagnosoinnissa.
Tuloksista riippuen lääkäri saattaa haluta saada näytteen keuhkokudoksesta diagnoosin vahvistamiseksi. Invasiivisempien keuhkokudosbiopsioiden lisäksi uudempi verikoe, jota kutsutaan nestebiopsiaksi, voi pystyä seuraamaan spesifisiä geneettisiä poikkeavuuksia keuhkosyöpäsoluissa, kuten EGFR-mutaatioita.
Kuinka ei-pienisoluinen keuhkosyöpä diagnosoidaanGeneettinen profilointi
Yksi mielenkiintoisimmista edistyksistä onkologiassa on ollut geneettisen testauksen käyttö syöpäsolujen profilointiin. Tekemällä niin lääkärit voivat valita hoitoja, jotka pystyvät kohdistamaan nämä erityiset geneettiset vaihtelut.
Nykyiset ohjeet suosittelevat, että kaikilla henkilöillä, joilla on edennyt keuhkojen adenokarsinooma, suoritetaan PD-L1-immunohistokemia (PH-L1 IHC). Tämä geneettinen testi profiloi syövän ja auttaa ennustamaan yhden neljästä taudin hoitoon hyväksytystä immunoterapialääkkeestä.
PD-L1-testaus ei kuitenkaan ole kovinkaan täydellinen ennustamaan, kuka reagoi näihin lääkkeisiin vai ei. Muut testit, kuten kasvaimen mutaatiokuorma (kasvaimessa olevien mutaatioiden määrä), voivat auttaa tunnistamaan, kuka hyötyy eniten näistä uudemmista kohdennetuista hoidoista.
Molekyyli- ja PD-L1-testien tarkistaminen on yksi tärkeimmistä vaiheista, kun ensimmäisen kerran diagnosoidaan pitkälle edennyt keuhkojen adenokarsinooma.Erityisiä hoitoja on saatavilla paitsi niille, joilla on EGFR-mutaatioita, mutta myös muita hoidettavia mutaatioita, kuten BRAF, ERBB2, ALK uudelleenjärjestelyt, ROS1 uudelleenjärjestelyt ja muut.
Katsaus keuhkosyövän geneettiseen testaukseenSyöpävaihe
Kun syövän diagnoosi on vahvistettu, lääkäri vaiheistaa taudin vakiotestien perusteella. Vaiheen tarkoituksena on selvittää, kuinka pitkälle keuhkosyöpä on edennyt ja missä määrin se on levinnyt (etäpesäkkeitä).
Vaiheittainen hoito auttaa ohjaamaan hoidon sopivammalla tavalla siten, että pahanlaatuista kasvainta ei hoideta liian vähän (vaikuttavat lopputuloksiin) eikä liiallisesti hoideta (aiheuttaen tarpeettomia sivuvaikutuksia).
Jos tapausta harkitaan piilevä keuhkosyöpä, se tarkoittaa, että syöpäsolut löytyvät ysköstä, mutta keuhkokasvainta ei löydy kuvantamistutkimuksilla. Vaihe 0 tarkoittaa, että syöpä rajoittuu hengitysteiden vuoraukseen eikä ole vielä invasiivinen.
Sen lisäksi on neljä vaihetta, jotka määritellään seuraavasti. Näitä termejä käytetään keskusteltaessa hoitovaihtoehdoista.
| Luokittelu | Vastaavat vaiheet | Hoitovaihtoehdot |
|---|---|---|
| Varhaisen vaiheen keuhkosyöpä | • Vaihe 1: Paikallinen eikä levitä imusolmukkeisiin • Vaihe 2: Levitä imusolmukkeisiin, keuhkojen vuoraukseen tai niiden pääkäytäviin | Mahdollisesti parannettavissa leikkauksella |
| Paikallisesti edennyt keuhkosyöpä | Vaihe 3A: Levitä imusolmukkeisiin kehon samalla puolella kuin kasvain, mutta ei kaukaisiin alueisiin | Leikkaus mahdollista; yleensä tarvitaan adjuvanttihoitoa kemoterapialla ja sädehoidolla |
| Edistynyt keuhkosyöpä | • Vaihe 3B: Levitä kaukaisiin imusolmukkeisiin tai rintakehän muiden rakenteiden tunkeutuminen • Vaihe 4: Levitä toiseen keuhkoon, toiseen kehon alueeseen tai keuhkon tai sydämen ympärillä olevaan nesteeseen | Ei-kirurgiset hoidot ovat parhaita. Kaikkia muutamia harvoja tapauksia lukuun ottamatta pidetään käyttökelvottomina. |
Katsaus keuhkosyöpävaiheisiinHoito
Taudin vaiheesta riippuen hoito voi sisältää yhden hoidon tai yhdistelmän.
- Leikkaus voidaan tarjota alkuvaiheessa joko yksin tai kemoterapian ja / tai sädehoidon yhteydessä. Menestyksekkäästi leikkaus tarjoaa parhaat mahdollisuudet parantaa keuhkosyöpä.
- Kemoterapia voidaan käyttää yksinään yhdessä sädehoidon kanssa tai ennen leikkausta tai sen jälkeen.
- Kohdennetut hoidot hyökätä spesifisiä geneettisiä mutaatioita tunnistamalla erityiset proteiinit syöpäsoluissa ja estämällä niiden kyky replikoitua. Vaihtoehtoja ovat Tarceva (erlotinibi), Iressa (gefitinibi), Gilotrif (afatinibi), Xalkori (kritsotinibi), Zykadia (seritinibi), Alecnensa (alektinibi) ja Tagrisso (osimertinibi).
- Sädehoito Voidaan käyttää joko syövän hoitoon tai metastasoitunutta syöpää sairastavien oireiden hallintaan. Kohdennettuja säteilymuotoja (stereotaktista kehon sädehoitoa (SBRT), protonihoitoa) voidaan käyttää pienempiin syöpiin, joihin leikkaus ei pääse. SBRT: tä käytetään nyt myös aivometastaasien ja muiden metastaasien hoitoon keuhkosyöpää sairastavilla ihmisillä, jos vain muutama on läsnä.
- Immunoterapia Tavoitteena on hyödyntää kehon immuunijärjestelmää taistelussa syöpää vastaan. Nykyisiä vaihtoehtoja ovat Opdivo (nivolumabi), Keytruda (pembrolitsumabi), Tecentriq (atetsolitsumabi) ja Imfinzi (durvalumabi) vaiheen 3 ja 4 keuhkosyöpään.
Kohdennetut hoidot ovat huomattavasti vähemmän yleisiä kuin aikaisemman sukupolven hoidot, jotka hyökkäsivät sekä terveisiin että epäterveellisiin soluihin, aiheuttaen vakavia ja jopa sietämättömiä sivuvaikutuksia.Kliinisissä tutkimuksissa tunnistetaan yleisempiä mutaatioita, joihin voidaan kohdistaa lääkitys. Tämä hoitoalue on edelleen lapsenkengissään ja kehittyy nopeasti.
Kohdennettujen ja muiden hoitomuotojen kliiniset tutkimukset tarjoavat toivoa niille, joille hyväksytyt hoidot ovat joko epäonnistuneet tai aiheuttavat vakavia sivuvaikutuksia. NCI suosittelee, että keuhkosyöpää sairastavat ihmiset harkitsevat osallistumista kliiniseen tutkimukseen.
Aikaisemmin todennäköisyys, että kliininen tutkimus tekisi eroa syöpää sairastavalla henkilöllä, oli pieni, mutta tämä muuttuu nopeasti, kun syöpäsolujen jakautumisreitillä tunnistetaan spesifiset kohteet. Monet ihmiset, joilla on vaiheen 4 keuhkosyöpä, ovat elossa vain osallistumisensa vuoksi kliiniseen tutkimukseen.
Lopuksi, monet lääkärit suosittelevat toisen lausunnon hankkimista toiselta asiantuntijalta tai yhdeltä National Cancer Institute (NCI): n nimeämistä hoitokeskuksista, jotka osallistuvat aktiivisesti keuhkosyövän tutkimukseen. Näin tekemällä voit varmistaa, että saat ajantasaista hoitotietoa ja pystyt tekemään paremmin tietoisen valinnan.
Kuinka ei-pienisoluista keuhkosyöpää hoidetaanSana Verywelliltä
Koska keuhkosyövän varhaisia oireita on usein vaikea havaita, keskimääräinen viiden vuoden eloonjäämisaste on vain noin 18%. Varhaisessa vaiheessa diagnosoiduille näkymät ovat paljon lupaavammat.
Mitä tämä korostaa, on tarve lisätä tietoisuutta keuhkosyövän epäspesifisistä tai epätyypillisistä oireista. Oireita voi olla helppo unohtaa yksin. Yhdessä he voivat nostaa punaisen lipun, joka voi johtaa varhaiseen diagnosointiin ja aikaisempaan, tehokkaampaan hoitoon.
10 parasta syöpäsairaalaa Yhdysvalloissa