Sisältö
- Mikä on antegrade-pyelogrammi?
- Miksi tarvitsen antegrade-pyelogrammin?
- Mitkä ovat antegrade-pyelogrammin riskit?
- Kuinka voin valmistautua antegrade-pyelogrammiin?
- Mitä tapahtuu antegrade-pyelogrammin aikana?
- Mitä tapahtuu antegrade-pyelogrammin jälkeen?
- Seuraavat vaiheet
Mikä on antegrade-pyelogrammi?
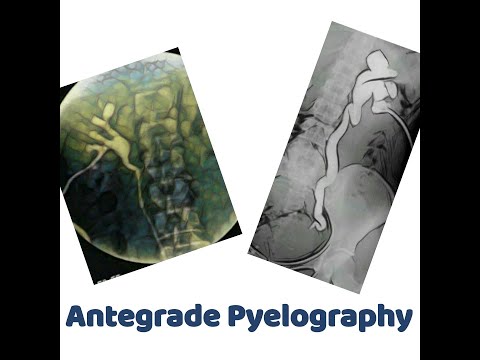
Antegrade-pyelogrammi on kuvantamistesti tukoksen (tukoksen) löytämiseksi virtsateiden ylemmästä osasta. Virtsateitäsi ovat munuaiset, virtsajohdot ja virtsarakko. Virtsajohtimet ovat kapeita putkia, jotka kuljettavat virtsaa munuaisista virtsarakoon.
Röntgensäteet käyttävät pientä määrää säteilyä luiden ja sisäelinten kuvien luomiseen. Antegrade-pyelogrammi on yksi röntgentyyppi.
Fluoroskooppia voidaan käyttää myös tämän testin aikana. Se on kuin röntgenkuva "elokuva". Tai radiologi voi käyttää ultraääntä ohjaamaan neulan sijoittamista. Nämä testit voivat auttaa radiologia löytämään munuaiset ja virtsajohtimet.
Testin aikana radiologi ruiskuttaa kontrastiväriainetta neulan läpi, joka asetetaan selkäsi reunan läpi. Alue puhdistetaan steriilillä materiaalilla ja sinulle annetaan paikallispuudutus. Radiologi käyttää röntgenkuvia tarkkailemaan kontrastiväriainetta, kun se liikkuu munuaisesta virtsaputkeen ja sitten virtsarakoon.
Miksi tarvitsen antegrade-pyelogrammin?
Saatat tarvita heikentyneen pyelogrammin, jos muut kuvantamistestit eivät antaneet ensisijaiselle terveydenhuollon tarjoajalle riittävästi tietoa diagnoosin tekemiseksi. Sinulla voi olla ollut retrograde pyelogrammi, samanlainen testi, joka tarkastelee munuaisia ja virtsajohteita. Tai sinulla voi olla ollut laskimonsisäinen pyelogrammi. Tässä testissä kontrastiväriaine ruiskutettiin laskimoon munuaisesi tai virtsaputken sijaan.
Antegrade-pyelogrammi voi löytää virtsateiden tukoksen, jonka aiheuttaa:
- Virtsaputken kaventuminen (ahtauma)
- Munuaiskivet
- Verihyytymä
- Kasvain
Radiologi löytää tukoksen katsomalla röntgenkuvia.Kontrastiväriaine ei voi liikkua tai se voi viivästyä munuaisten kautta, jos sinulla on tukos.
Saatat tarvita myös tätä testiä munuaisten tai virtsajohtimien arvioimiseksi ennen leikkausta tai sen jälkeen. Jos sinulla on tukos, kirurgi voi käyttää erityistä putkea (virtsaputken stentti) virtsan kuljettamiseksi tukoksen ympärille tai sijoittamalla munuaisputken (nephrostomy katetri) tukoksen poistamiseksi.
Terveydenhuollon tarjoajalla voi olla muita syitä suositella antegrade-pyelogrammia.
Mitkä ovat antegrade-pyelogrammin riskit?
Voit halutessasi kysyä terveydenhuollon tarjoajalta testin aikana käytetyn säteilyn määrän. Kysy myös riskeistä, joita ne koskevat sinua.
Harkitse kaikkien saamiesi röntgenkuvien kirjoittamista, mukaan lukien aikaisemmat skannaukset ja röntgenkuvat muista terveydellisistä syistä. Näytä tämä luettelo palveluntarjoajallesi. Säteilyaltistuksen riskit voivat olla sidoksissa saamiesi röntgensäteiden määrään ja röntgenkäsittelyihin.
Kerro terveydenhuollon tarjoajalle, jos:
- Olet raskaana tai epäilet olevasi raskaana. Säteilyaltistus raskauden aikana voi johtaa syntymävikoihin.
- Ovat allergisia tai herkkiä lääkkeille, varjoaineelle tai jodille. Koska käytetään kontrastiväriainetta, on olemassa riski allergiselle reaktiolle väriaineelle.
- Sinulla on munuaisten vajaatoiminta tai muita munuaisongelmia. Joissakin tapauksissa kontrastiväriaine voi aiheuttaa munuaisten vajaatoiminnan. Sinulla on suurempi riski tähän, jos otat tiettyjä diabeteslääkkeitä.
Mahdollisia komplikaatioita antegrade pyelogrammista ovat:
- Verenvuoto
- Sepsis
- Virtsalla täytetyn kystan (urinoma) muodostuminen
- Verihyytymät nefrostomiputkessa, jos niitä käytetään, tai hyytymät virtsarakossa
Et ehkä pysty suorittamaan tätä testiä, jos sinulla on veren hyytymishäiriö.
Sinulla voi olla muita riskejä erityisestä terveydentilastasi riippuen. Varmista, että keskustelet palveluntarjoajan kanssa kaikista huolenaiheista ennen menettelyä.
Kuinka voin valmistautua antegrade-pyelogrammiin?
- Terveydenhuollon tarjoaja selittää sinulle menettelyn. Esitä hänelle kaikki menettelyä koskevat kysymyksesi.
- Sinua voidaan pyytää allekirjoittamaan suostumuslomake, joka antaa luvan menettelyn suorittamiseen. Lue lomake huolellisesti ja kysy kysymyksiä, jos jotain ei ole selvää.
- Sinua pyydetään olemaan syömättä tai juomatta nesteitä (nopeasti) ennen toimenpiteen aloittamista. Terveydenhuollon tarjoajasi kertoo kuinka kauan paastota. Se voi kestää useita tunteja tai yön yli.
- Kerro palveluntarjoajalle, jos olet raskaana tai epäilet olevasi raskaana.
- Kerro terveydenhuollon tarjoajalle, jos olet allerginen varjoaineelle tai jodille.
- Kerro terveydenhuollon tarjoajalle, jos olet herkkä tai allerginen lääkkeille, lateksille, teipille tai anestesia-aineille (paikalliset ja yleiset).
- Kerro palveluntarjoajalle kaikista käyttämistäsi lääkkeistä. Tämä sisältää reseptit, käsikauppalääkkeet ja rohdosvalmisteet.
- Kerro terveydenhuollon tarjoajalle, jos sinulla on ollut verenvuotohäiriö. Kerro myös palveluntarjoajalle, jos käytät verenohennuslääkettä (antikoagulanttia), aspiriinia tai muita veren hyytymiseen vaikuttavia lääkkeitä. Sinun on ehkä lopetettava nämä lääkkeet ennen testiä.
- Saatat saada lääkettä, joka auttaa sinua rentoutumaan (rauhoittava) testin aikana. Sinun on saatava joku ajamaan sinut jälkeenpäin kotiin.
- Sinulle voidaan antaa antibiootteja ennen testiä ja sen jälkeen.
- Seuraa kaikkia muita palveluntarjoajan antamia ohjeita valmistautuaksesi.
Mitä tapahtuu antegrade-pyelogrammin aikana?
Sinulla voi olla antegrade-pyelogrammi avohoitona tai osana sairaalassa oleskelua. Testin suorittamistapa voi vaihdella tilastasi ja terveydenhuollon tarjoajan käytännöistä riippuen.
Yleensä antegrade-pyelogrammi seuraa tätä prosessia:
- Sinua pyydetään poistamaan kaikki korut tai muut esineet, jotka saattavat häiritä testiä.
- Sinua saatetaan pyytää poistamaan vaatteet. Jos näin on, sinulle annetaan pukeutua.
- Laskimonsisäinen (IV) putki työnnetään käsivarteen tai käteen.
- Sinua pyydetään makaamaan kuvapuoli alaspäin röntgenpöydälle. Radiologian sairaanhoitaja tai teknikko pyyhkii alaselän ihon alueen jodilla. Tämä steriloi alueen. Sen ympärille sijoitetaan steriilejä verhoja.
- Radiologi pistää paikallispuudutetta alueen tunnottomaksi. Radiologi siirtää neulan ultraäänellä tai fluoroskopialla munuaisen lantioon ja ruiskuttaa kontrastiväriaineen. Saatat tuntea lievää epämukavuutta paikallisen anestesia-injektion aikana. Saatat myös saada lyhyen tunteen kontrastiväristä.
- Radiologi ottaa sarjan röntgensäteitä väriaineen liikkuessa virtsajohtimien läpi.
- Kun neula on työnnetty, radiologi voi laittaa ohuen langan neulan läpi. Tämä antaa hänen laittaa ohut putki (katetri), nefrostomiaputki tai muut tarvittavat laitteet.
- Radiologi poistaa neulan, jos et tarvitse nefrostomiaputkea.
- Hän asettaa steriilin siteen tai sidoksen paikalle.
Mitä tapahtuu antegrade-pyelogrammin jälkeen?
Menettelyn jälkeen sinut viedään elvytyshuoneeseen. Lääketieteellinen henkilökunta seuraa verenpainettasi, pulssiasi ja hengitystäsi. Kun olet valppaana, sinut viedään sairaalahuoneeseesi tai lähetetään kotiin.
Virtsasi tarkkaillaan tarkasti, jotta näet, kuinka paljon siitä valmistat ja onko siinä verta. Virtsasi voi olla punainen jopa pienestä määrästä verta. Tätä pidetään normaalina. Sinua saatetaan käskeä katsomaan virtsaneräsi päivän ajan tai niin, kun olet kotona.
Sinulla voi olla kipua virtsatessasi. Ota kipulääke kipua varten terveydenhuollon tarjoajan suosittelemalla tavalla. Ota vain lääkkeitä, joita palveluntarjoajasi määrää. Aspiriini tai tietyt muut kipulääkkeet voivat lisätä verenvuotoriskiä.
Soita heti terveydenhuollon tarjoajalle, jos jokin näistä tapahtuu:
- Kuume tai vilunväristykset
- Punoitus, turvotus tai verenvuoto tai muu valuminen lisäyskohdasta
- Kipu lisäyskohdan ympärillä pahenee
- Virtsassa on enemmän verta
- Virtsaamisvaikeudet
Terveydenhuollon tarjoajasi voi antaa sinulle muita ohjeita tilanteestasi riippuen.
Seuraavat vaiheet
Ennen kuin hyväksyt testin tai menettelyn, varmista, että tiedät:
- Testin tai menettelyn nimi
- Syy, miksi sinulla on testi tai menettely
- Mitä tuloksia voidaan odottaa ja mitä ne tarkoittavat
- Testin tai menettelyn riskit ja edut
- Mitkä ovat mahdolliset haittavaikutukset tai komplikaatiot
- Milloin ja missä sinulle tehdään testi tai menettely
- Kuka tekee kokeen tai menettelyn ja mikä on kyseisen henkilön pätevyys
- Mitä tapahtuisi, jos sinulla ei olisi testiä tai menettelyä
- Mahdolliset vaihtoehtoiset testit tai menettelytavat
- Milloin ja miten saat tulokset
- Kenelle soitetaan testin tai menettelyn jälkeen, jos sinulla on kysyttävää tai ongelmia
- Kuinka paljon joudut maksamaan testistä tai toimenpiteestä